Ας σκεφτούμε το μάτι μας σαν μια φωτογραφική μηχανή. Οι ακτίνες του φωτός περνούν μέσα από τον κερατοειδή και μέσω του φακού του ματιού εστιάζονται πάνω στον αμφιβληστροειδή χιτώνα.
O αμφιβληστροειδής χιτώνας είναι σαν το φωτογραφικό φιλμ. Πρόκειται για ένα πολύ λεπτό στρώμα ιστού το οποίο είναι ευαίσθητο στο φως άρα και στην εικόνα που εστιάζεται σε αυτό και στέλνει πληροφορίες στον εγκέφαλο. Στο κέντρο του αμφιβληστροειδούς βρίσκεται η ωχρά κηλίδα. Πρόκειται για μια πολύ ειδική περιοχή του αμφιβληστροειδούς, την οποία χρησιμοποιούμε για την ανάγνωση και την αναγνώριση σύνθετων σχημάτων.
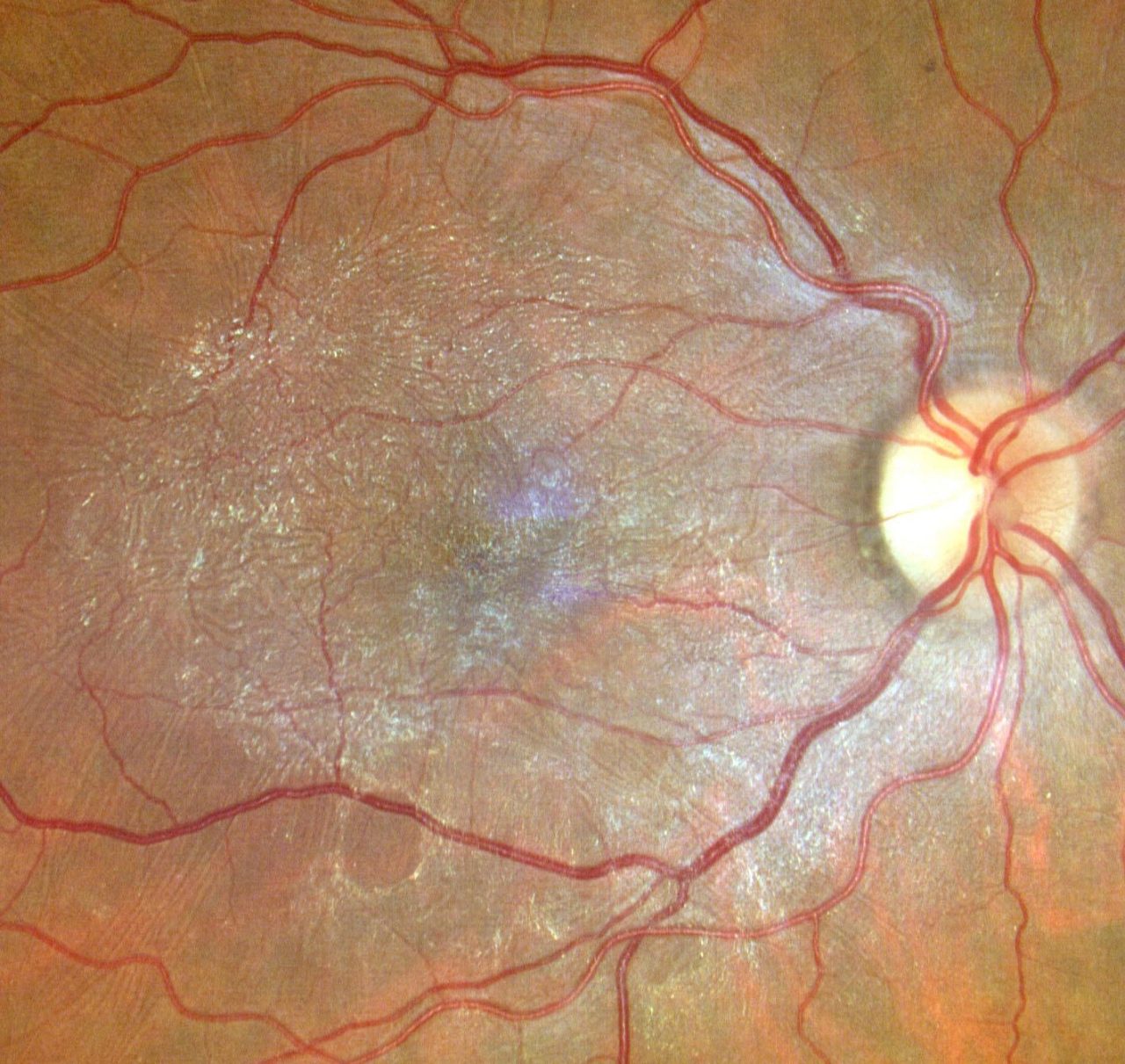
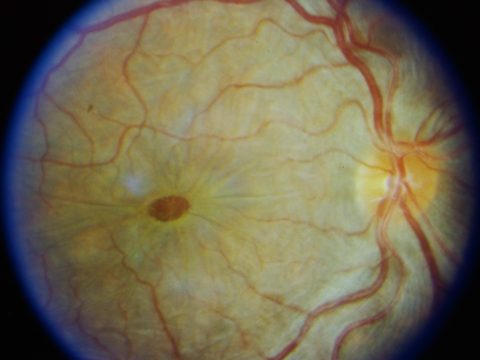
Κάποιες φορές σχηματίζεται ουλώδης ιστός (ημιδιάφανη ινοκυτταρική μεμβράνη με ελάχιστα ή καθόλου αιμοφόρα αγγεία) που αναπτύσσεται κατά μήκος της ωχράς κηλίδας ο οποίος δημιουργεί ρυτίδες, πτυχές ή εξογκώματα στην περιοχή και ονομάζεται επιαμφιβληστροειδική μεμβράνη (ΠΑΜ). Καθώς η μεμβράνη συστέλλεται προκαλεί παραμόρφωση στην περιοχή και η ωχρά κηλίδα δεν μπορεί να λειτουργήσει κανονικά. Αυτό έχει άμεση επίπτωση στην όραση, ιδίως για την ανάγνωση και άλλες οπτικά απαιτητικές εργασίες.
Τι προκαλεί την επιαμφιβληστροειδική μεμβράνη;
Η ηλικία είναι η πιο κοινή αιτία της επιαμφιβληστροειδικής μεμβράνης (ΠΑΜ). Καθώς μεγαλώνουμε δημιουργούνται αλλαγές στο επιφανειακό στρώμα του αμφιβληστροειδούς και ένας τύπος κυττάρου (γλοιακά κύτταρα) από βαθύτερα στρώματα μεταναστεύει στην επιφάνεια και αρχίζει να αναπτύσσεται σε μεμβράνη η οποία εξελίσσεται αργά. Επίσης υπάρχει μια σειρά οφθαλμικών καταστάσεων οι οποίες ευθύνονται για την ανάπτυξη αυτής της μεμβράνης:
- Οπίσθια αποκόλληση υαλοειδούς, όπου το υαλοειδές του ματιού αποκολλάται από τον αμφιβληστροειδή χιτώνα
- παρουσία προηγούμενης ρωγμής ή αποκόλληση του αμφιβληστροειδούς
- αγγειακές παθήσεις του αμφιβληστροειδούς (διαβητική αμφιβληστροειδοπάθεια ή θρόμβωση φλέβας αμφιβληστροειδούς)
- οφθαλμική φλεγμονή (ραγοειδίτιδα)
- μετατραυματικές
- προηγούμενη χειρουργική επέμβαση
Τι συμπτώματα προκαλεί η επιαμφιβληστροειδική μεμβράνη;
Οι περισσότεροι ασθενείς με ΠΑΜ είναι ασυμπτωματικοί με την ΠΑΜ να εντοπίζεται ως τυχαίο εύρημα κατά την οφθαλμολογική εξέταση.
Αργότερα με την εξέλιξη της πάθησης οι ασθενείς μπορεί να παρατηρήσουν μεταμορφοψία, ένα σύμπτωμα που προκαλεί οπτική παραμόρφωση στο κέντρο της όρασης και όπου συνήθως οι ίσιες γραμμές, όπως τα κάγκελα στα μπαλκόνια ή το πλαίσιο της πόρτας φαίνονται «κυματιστά» ή «στραβά», ειδικά όταν συγκρίνεται με το άλλο μάτι. Σε προχωρημένες περιπτώσεις, αυτό μπορεί να οδηγήσει σε σοβαρή μείωση της όρασης. Λιγότερο συχνά, η ΠΑΜ μπορεί επίσης να σχετίζεται με διπλή όραση, ευαισθησία στο φως ή εικόνες που φαίνονται μεγαλύτερες ή μικρότερες από ό,τι είναι στην πραγματικότητα.
Διαγνωστικός έλεγχος
Οι περισσότερες περιπτώσεις ΠΑΜ μπορούν να διαγνωστούν κατά τη διάρκεια μιας κλινικής εξέτασης ρουτίνας με τη χρήση Οφθαλμικής Τομογραφίας Συνοχής (OCT). Μερικές φορές, πρόσθετες εξετάσεις όπως η αγγειογραφία φλουορεσκεΐνης χρησιμοποιούνται για να προσδιοριστεί εάν άλλα υποκείμενα προβλήματα αμφιβληστροειδούς έχουν προκαλέσει την ΠΑΜ.
Θεραπεία της επιαμφιβληστροειδικής μεμβράνης
Δεδομένου ότι τα περισσότερα περιστατικά με ΠΑΜ είναι αρκετά σταθερά μετά από μια αρχική περίοδο ανάπτυξης, μπορούν απλά να παρακολουθούνται εφόσον δεν επηρεάζεται σημαντικά η όραση. Σε σπάνιες περιπτώσεις η μεμβράνη θα απελευθερωθεί αυθόρμητα από τον αμφιβληστροειδή ανακουφίζοντας την έλξη και καθαρίζοντας την όραση. Ωστόσο εάν κατά την εξέταση ο γιατρός παρατηρήσει εξέλιξη και/ή λειτουργική επιδείνωση της όρασης, τότε συνιστάται να γίνει χειρουργική επέμβαση. Δεν υπάρχουν οφθαλμικές σταγόνες, φάρμακα ή συμπληρώματα διατροφής για την θεραπεία της ΠΑΜ. Μια χειρουργική επέμβαση που ονομάζεται υαλοειδεκτομή είναι η μόνη επιλογή όταν απαιτείται θεραπεία.
Κατά την υαλοειδεκτομή, μικρές τομές τοποθετούνται στο λευκό μέρος του ματιού και το υαλοειδές σώμα αφαιρείται και αντικαθίσταται με φυσιολογικό ορό. Αυτό επιτρέπει την πρόσβαση στην επιφάνεια του αμφιβληστροειδούς όπου η ΠΑΜ μπορεί να αφαιρεθεί επιτρέποντας έτσι στην περιοχη της ωχράς κηλίδας να «ισιώσει». Η αποκατάσταση της όρασης είναι αργή και τα περισσότερα μάτια παρουσιάζουν βελτίωση μέσα σε 3 μήνες, αλλά μπορεί να χρειαστεί ακόμα και ένα χρόνο για να επιτευχθεί η μέγιστη βελτίωση της οπτικής οξύτητας.
Ο κίνδυνος επιπλοκών με την υαλοειδεκτομή είναι μικρός, με περίπου 1 στους 100 ασθενείς να αναπτύσσουν αποκόλληση αμφιβληστροειδούς και 1 στους 2000 να εμφανίζουν λοίμωξη μετά από χειρουργική επέμβαση. Οι ασθενείς που έχουν ακόμα τον φυσικό τους φακό έχουν πιο γρήγορη εξέλιξη καταρράκτη στο χειρουργικό μάτι μετά από χειρουργική επέμβαση.